Российский журнал кожных и венерических болезней
Рецензируемый научный медицинский журнал.
Главный редактор
- Олисова Ольга Юрьевна, д.м.н., профессор
заведующая кафедрой кожных и венерических болезней им. В.А. Рахманова
ФГАОУ ВПО Первый МГМУ имени И.М.Сеченова
ORCID iD: 0000-0003-2482-1754
Издатель и учредитель
- Эко-Вектор
WEB: https://eco-vector.com/
О журнале
Основан в 1998 г. В журнале освещаются проблемы дерматологии, венерологии, дерматоонкологии
Регулярно публикуется информация о новых книгах и руководствах по дерматовенеролог
Журнал рассчитан на дерматовенеролог
ВАК
Журнал включен в перечень рецензируемых научных изданий, в которых должны быть опубликованы основные научные результаты диссертаций на соискание ученой степени кандидата наук, на соискание ученой степени доктора наук.
В соответствии с Постановлением Правительства РФ от 24.09.2013 N 842 (в редакции от 11.09.2021) "О порядке присуждения ученых степеней" (вместе с "Положением о присуждении ученых степеней") и Постановлением Правительства РФ от 20.03.2021 N 426 "О внесении изменений в некоторые акты Правительства Российской Федерации и признании утратившим силу постановления Правительства Российской Федерации от 26 мая 2020 г. N 751":
... п. 11. Основные научные результаты диссертации должны быть опубликованы в рецензируемых научных изданиях (далее - рецензируемые издания). К публикациям, в которых излагаются основные научные результаты диссертации, в рецензируемых изданиях приравниваются публикации в научных изданиях, индексируемых в международных базах данных Web of Science и Scopus и международных базах данных, определяемых в соответствии с рекомендацией Комиссии (далее - международные базы данных), а также в научных изданиях, индексируемых в наукометрической базе данных Russian Science Citation Index (RSCI). ...
Тематики публикуемых статей
(в соответствии с новой номенклатурой специальностей ВАК)
- 3.1.23. Дерматовенерология (Медицинские науки)
- 3.1.18. Внутренние болезни (Медицинские науки)
- 3.2.7. Аллергология и иммунология (Медицинские науки)
- 3.1.6. Онкология, лучевая терапия (медицинские науки)
- 1.5.18. Микология (Медицинские науки)
- 1.5.17. Паразитология (Медицинские науки)
- 3.1.4. Акушерство и гинекология (Медицинские науки)
- 3.1.13. Урология и андрология (Медицинские науки)
- 3.1.22. Инфекционные болезни (Медицинские науки)
- 1.5.11. Микробиология (Медицинские науки)
Типы принимаемых к рассмотрению рукописей
- Научные обзоры
- Систематические обзоры и метаанализы
- Результаты оригинальных исследований
- Клинические случаи и серии клинических случаев
- Краткие сообщения
- Письма в редакцию
- Клинические рекомендации
Публикации
- на русском и английском языке;
- в составе регулярных выпусков каждые 2 месяца (6 выпусков в год);
- на сайте журнала в режиме Online First по мере принятия произведений к публикации;
- в гибридном доступе - по подписке и открыто
(статьи в Open Access распространяются на условиях открытой лицензии Creative Commons Attribution 4.0 International (CC BY-NC-ND 4.0)).
Индексация
- SCOPUS
- RSCI (Russain Science Citation Index)
- РИНЦ (Российский индекс научного цитирования)
- НЭБ (eLibrary.ru)
- "Белый список" научных журналов
- Google Scholar
- Ulrich's Periodicals Directory
- Dimensions
- Crossref
Объявления Ещё объявления...

Уникальная скидка на подписку до 1 декабря 2025 года!Размещено: 24.10.2025
Уважаемые коллеги! Активным читателям издательство дарит скидку 20% на приобретение подписного абонемента на 2026 год. Вам доступна возможность оформления подписки на журналы в бумажном варианте или цифровой форме. Вы можете оформить необходимый журнал непосредственно на нашем веб-сайте или подать заявление на электронный почтовый ящик: podpiska@eco-vector.com Специальное предложение действительно для физических лиц до 1 декабря 2025 года! |
|
|

«Российский журнал кожных и венерических болезней» включен в «Белый список» (ЕГПНИ)Размещено: 12.10.2025
Дорогие коллеги! С радостью сообщаем вам, что «Российский журнал кожных и венерических болезней» включен в «Белый список» — Единый государственный перечень научных журналов (ЕГПНИ). По итогам категорирования журналу присвоен У1. URL: https://journalrank.rcsi.science/ru/record-sources/details/29897/ В соответствии с Постановлением Правительства РФ №1494 от 06.11.2024, опубликованные в нашем журнале статьи могут быть использованы для оценки публикационной активности авторов и представляемых ими организаций. |
|
|

Подписная кампания 2026 года стартовала: специальное предложение!Размещено: 15.09.2025
1 сентября открыта подписная кампания 2026 года. Издательство «Эко-Вектор» сохраняет цены для самых активных пользователей*, успей подписаться на новый год по цене старого! Для читателей – это отличный шанс получить годовую подписку на печатные версии журналов по ценам 2025 года! Предложение действует до 1 декабря 2025 года! *только для физических лиц |
|
|
Текущий выпуск
Том 28, № 4 (2025)
- Год: 2025
- Выпуск опубликован: 01.11.2025
- Статей: 15
- URL: https://rjsvd.com/1560-9588/issue/view/9861
- DOI: https://doi.org/10.17816/dv.284
ДЕРМАТООНКОЛОГИЯ
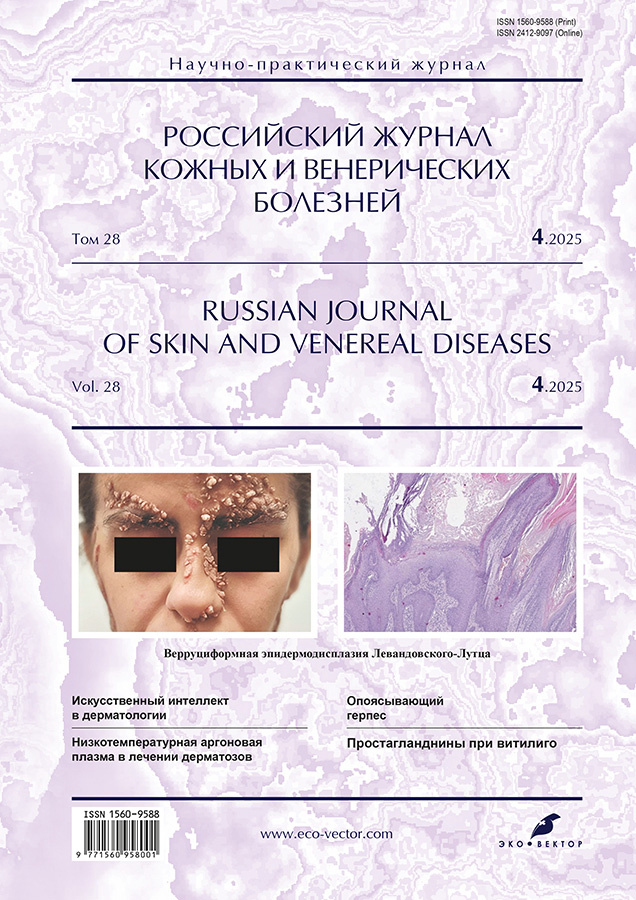
Верруциформная эпидермодисплазия Левандовского-Лутца: краткий обзор литературы и описание собственного клинического наблюдения
Аннотация
Верруциформная (бородавчатая) эпидермодисплазия (синдром Левандовского-Лутца) ― редкое аутосомно-рецессивное заболевание, проявляющееся множественными кожными образованиями, ассоциированными с вирусом папилломы человека. На сегодняшний день в мире известно не более 500 пациентов с данной формой генодерматоза. Наследственные формы верруциформной (бородавчатой) эпидермодисплазии обусловлены наличием инактивирующих мутаций в генах TMC6, TMC8, CIB1, RHOH и IL7 в гомозиготном или компаунд-гетерозиготном состоянии. Описан также неклассический вариант наследственной верруциформной (бородавчатой) эпидермодисплазии, ассоциированный с первичным Т-клеточным иммунодефицитом в результате мутаций в генах CORO1A, CARMIL2, DCLRE1C, DOCK8, ECM1, GATA2, LCK, MST1, RASGRP1 и TPP2. Приобретённая верруциформная (бородавчатая) эпидермодисплазия развивается, как правило, на фоне вторичного иммунодефицита различного генеза.
Низкая частота встречаемости и отсутствие достаточного клинического диагностического опыта объясняет отсутствие стандартов терапии и клинических рекомендаций для верруциформной (бородавчатой) эпидермодисплазии. Ряд исследователей и врачей описывают лечение данной патологии с использованием химиотерапевтических препаратов, иммуномодуляторов, интерферонов, ретиноидов и других лекарственных средств в сочетании с хирургическим иссечением или деструкцией очагов физическими методами.
В статье представлен клинический случай агрессивного течения верруциформной (бородавчатой) эпидермодисплазии без предшествующего иммунодефицита и альтерации ключевых генов с описанием опыта лечения пациентки препаратом из группы ретиноидов в сочетании с СО2-лазерной деструкцией кожных образований.
 369-380
369-380


Дерматоскопические методы диагностики радиационно-индуцированных кожных реакций у пациентов с первичными лимфомами кожи, получающих тотальное облучение кожи электронным излучением
Аннотация
Обоснование. Своевременная диагностика и оценка тяжести радиационно-индуцированных кожных реакций является актуальной задачей современной медицины. Применение визуализирующих методов позволит стандартизировать клиническую оценку радиационного дерматита.
Цель исследования ― оценка дерматоскопических черт и особенностей данных конфокальной микроскопии радиационного дерматита у пациентов с первичными лимфомами кожи, которым была назначена лучевая терапия, с последующим анализом клинических и морфологических особенностей участков кожи до начала курса лучевой терапии и при достижении суммарной дозы 6 Гр, 14 Гр и 30 Гр на основе полученных макроскопических и дерматоскопических фотографий радиационно-индуцированных кожных реакций для дальнейшего сравнения.
Методы. Проанализированы данные 40 пациентов РНЦРХТ им. ак. А.М. Гранова, получающих курс лучевой терапии быстрыми электронами по поводу первичных кожных лимфом. По мере формирования клинических симптомов радиационно-индуцированных кожных реакций анализировались морфологические признаки в очаге поражения. Дермоскопическая оценка кожных поражений проводилась с помощью дерматоскопа Heine Optotechnik (Германия) при десятикратном увеличении. Метод конфокальной спектроскопии осуществлялся с помощью медицинского устройства VivaScope® 1500 (MAVIG GmbH, Мюнхен, Германия). Данные инструментальных исследований подверглись корреляционному анализу на предмет наличия статистических связей между дерматоскопическими параметрами и степенью тяжести радиационно-индуцированных кожных реакций.
Результаты. Метод дерматоскопии выявил паттерны, характерные для различных степеней радиационно-индуцированных кожных реакций: сетчатое расположение сосудов ретикулярного слоя дермы; коричневые сквамозные элементы, перифолликулярная пигментация и фолликулярные пробки, характерно расположенные в форме розеток. Метод конфокальной микроскопии очагов радиационного дерматита выявил нестохастические изменения кожных покровов: экзоцитоз (55,3%), спонгиоз (63,5%), беспорядочную дезорганизацию эпидермиса (65%), дермальные сосочки аномальной структуры (85,4%). Наличие слабоконтрастных микрососудистых клеток, маркирующих сосудистую дисфункцию сосудистого русла кожных покровов, является специфическим признаком радиационного дерматита, выявляемым вне зависимости от степени тяжести.
Заключение. Правильная оценка степени повреждения кожи позволит оптимизировать тактику ведения пациентов, проходящих лучевую терапию по поводу первичных лимфом кожи. Полученные результаты являются многообещающими для интеграции инструментальных методов оценки в повседневную практику для раннего выявления изменений кожи, вызванных ионизирующим излучением, и прогнозирования тяжести заболевания.
 381-390
381-390


ДЕРМАТОЛОГИЯ
Современные подходы к терапии психосоматических расстройств, ассоциированных с хроническими дерматозами (обзор)
Аннотация
Большинство современных исследований свидетельствуют о высокой распространённости психосоматических расстройств при кожных заболеваниях.
Данная работа представляет собой систематический литературный обзор подходов к терапии психосоматических расстройств, ассоциированных с хроническими дерматозами. В статье приведены данные различных исследований, в которых анализируются психосоматические аспекты псориаза, акне, алопеции, красного плоского лишая, витилиго, включая стрессиндуцированные механизмы их развития и прогрессирования, влияние стигматизации на психоэмоциональное состояние пациентов, а также качество жизни. Особое внимание уделяется нозогенным (вторичным) и коморбидным психическим расстройствам, ассоциированным с основным дерматологическим заболеванием, таким как тревожно-депрессивные расстройства, социофобия и ипохондрические реакции. Обоснована целесообразность применения комплексных терапевтических стратегий, включающих психофармакологическую коррекцию (селективные ингибиторы обратного захвата серотонина, атипичные антипсихотики, анксиолитики), когнитивно-поведенческую терапию и психообразовательные программы. Рассматриваются мультидисциплинарные подходы к ведению пациентов, включающие как дерматологическую коррекцию, так и психотерапевтические и психофармакологические методы, направленные на улучшение адаптации пациентов. В статье приводится также обновлённая информация о лечении хронических дерматозов.
Информационный поиск проведён в отечественных и международных базах данных научной литературы (PubMed, Scopus, MedLine, Embase, Cochrane, Российская государственная библиотека, Центральная научная медицинская библиотека Первого МГМУ имени И.М. Сеченова).
Согласно проведённому анализу литературы, коморбидные дерматозам психосоматические расстройства требуют своевременного выявления и лечения. Современные подходы к терапии ассоциированных с кожными заболеваниями психосоматических расстройств предполагают комплексное лечение, включающее как дерматологическую, так и психокоррекционную составляющую (психотерапия и психофармакотерапия). Важную роль играют также социальная поддержка и работа над самопринятием. Грамотное использование психокоррекционных подходов в сочетании с традиционной дерматотропной терапией существенно повышает общую эффективность лечения, улучшает качество жизни пациентов и снижает частоту обострений хронических дерматозов.
 391-400
391-400


Возможности применения IPL-технологии в терапии пациентов с акне: обзор литературы и собственный клинический опыт
Аннотация
Высокоэнергетические методы лечения акне, в частности широкополосный импульсный свет (IPL), становятся всё более популярными в дерматологии и эстетической медицине.
В обзоре выполнен анализ данных о применении IPL в терапии акне. Проведён систематический поиск научных публикаций за последние 20 лет, посвящённых различным стратегиям использования IPL, а также их влиянию на основные патогенетические механизмы акне. Отмечена роль IPL в модуляции кожного микробиома и иммунного ответа. Представлены данные, подтверждающие эффективность IPL как в качестве монотерапии, так и в комбинации с лекарственными системными и топическими препаратами. Результаты собственного клинического опыта применения комбинированного метода лечения папуло-пустулёзной формы акне лёгкой и средней степени тяжести у 28 женщин в возрасте от 18 до 45 лет препаратом фиксированной комбинации (адапален и бензоила пероксид) в сочетании с фотолечением широкополосным некогерентным светом (длина волны 400–1200 нм) показали значительное снижение суммарного дерматологического индекса шкалы симптомов на 82,8% и улучшение дерматологического индекса качества жизни на 80,5%, что свидетельствует о высокой эффективности и хорошей переносимости проводимой терапии.
Проведённая поисково-аналитическая работа и собственный клинический опыт подтверждают целесообразность комбинации IPL с системной и топической терапией при лечении акне и требуют дальнейших исследований с целью оптимизации терапии акне и выработки стандартизированных практических рекомендаций.
 401-414
401-414


Роль интегральных гематологических биомаркеров системного воспаления в оценке эффективности антицитокиновой терапии у больных псориазом
Аннотация
Обоснование. Интегральные гематологические индексы представляют собой легкодоступный, дешёвый и объективный параметр для мониторинга псориатического воспаления как в повседневной клинической практике, так и в научных исследованиях.
Цель исследования ― изучение влияния антицитокиновой терапии ингибитором IL-17А на параметры NLR, PLR, MLR, SII и SIRI у пациентов с псориазом разной степени тяжести.
Методы. Всем пациентам, вошедшим в исследование, рассчитывали индексы системного воспаления SIRI, MLR, NLR, SII, PLR и AISI до лечения и через 6 месяцев лечения ингибитором IL-17А (нетакимаб). Для оценки площади псориатических поражений и тяжести кожного процесса использован индекс PASI.
Результаты. Основную группу составили 77 больных псориазом, из них 33 (42,9%) женщины и 44 (57,1%) мужчины, средний возраст 41,3±13,4 года, среднее значение PASI 10,8 (3,2; 15,3). Пациентов только с кожными проявлениями псориаза было 58 (75,4%), с псориатическим артритом ― 19 (24,6%). В соответствии с клиническими рекомендациями Минздрава России по лечению больных псориазом и псориатическим артритом выделена подгруппа пациентов, получающая лечение ингибитором IL-17А. В подгруппу 1 вошли 20 больных псориазом среднетяжёлого и тяжёлого течения, в подгруппу 2 ― 19 больных псориатическим артритом. Общее время наблюдения ― 10 месяцев. Побочных реакций и осложнений в группе исследования не было. Практически полное очищение кожных покровов (PASI 75) регистрировалось у всех пациентов группы исследования через 6 месяцев терапии. При анализе значений SIRI, MLR, NLR, SII, PLR и AISI у больных обеих подгрупп выявлена их разная диагностическая динамика на фоне лечения нетакимабом. У больных псориатическим артритом для индексов MLR, NLR и PLR не выявлено статистически значимых динамических изменений на фоне лечения. SIRI показал статистически значимую динамику в обеих подгруппах, AISI ― в группе больных псориазом среднетяжёлого и тяжёлого течения. Индекс системного воспаления SII оказался менее чувствительным и показал динамику только у больных с кожными проявлениями псориаза (p=0,030).
Заключение. Интегральные гематологические индексы системного воспаления являются перспективным инструментом для оценки эффективности проводимой антицитокиновой терапии у больных тяжёлыми формами псориаза. NLR, MLR, SII и AISI можно использовать для оценки снижения системного воспаления только на фоне лечения у больных с кожными проявлениями псориаза, в то время как эффективность SIRI показана как у больных только с кожными проявлениями псориаза, так и у пациентов с псориатическим артритом.
 415-428
415-428


Применение технологий на основе искусственного интеллекта в дерматологии
Аннотация
Дерматология представляет область медицины с высокими возможностями анализа патологических изменений в непосредственном очаге поражений, что находит отражение в широком применении морфологических исследований для диагностики заболеваний кожи. В связи с интенсивным внедрением технологий искусственного интеллекта в медицину заболевания кожи вновь становятся одной из перспективных задач апробации и применения методов, основанных на нейронных сетях и машинном обучении, для практических задач медицины.
В представленной статье осуществлён обзор научных публикаций, представляющих результаты использования технологий искусственного интеллекта в дерматологии. С этой целью проанализированы 120 научных исследований за период с 2020 по 2025 год, отражённых в базе данных PubMed.
Проведённая аналитическая работа позволила установить, что технологии искусственного интеллекта применимы для дифференциальной диагностики злокачественных новообразований кожи. Высокое число изображений является критическим для создания платформ на основе искусственного интеллекта для диагностики меланомы кожи из-за высокой гетерогенности как клинической, так и морфологической картины новообразований. Вместе с тем в ряде случаев применение процессов обогащения образов может повысить эффективность создаваемых методов. Так, помимо новообразований, машинное обучение применялось для создания алгоритмов дифференциальной диагностики хронических дерматологических заболеваний кожи ― атопического дерматита, псориаза, очаговой алопеции, розацеа и акне. Наряду с клиническими задачами показано использование искусственного интеллекта и для образовательной деятельности.
Вместе с тем применение искусственного интеллекта вызывает обеспокоенность больных в отношении вопросов этики, а также грамотности диагностических и терапевтических стратегий, в связи с чем на сегодняшний день пациенты видят эти технологии в первую очередь как дополняющие деятельность врача.
 429-436
429-436


Ретиноиды в дерматологии: от структуры к клиническому применению
Аннотация
Витамин А относится к жизненно важным жирорастворимым витаминам, который не синтезируется в организме человека и поступает с пищей. Основной функцией метаболитов витамина А является регуляция роста и дифференцировки клеток в онтогенезе и постнатальный период. Широкое применение ретиноидов в дерматологии обусловлено их способностью к регулированию активности роста и дифференцировке кератиноцитов и клеток эпителия потовых и сальных желёз.
До настоящего времени продолжается работа фармацевтических концернов по совершенствованию молекул ретиноидов с целью повышения их клинической эффективности и снижения риска развития нежелательных явлений, и одновременно с этим клиническая эра ретиноидов всё ещё находится на ранней стадии развития, а исследования биохимии витамина А значительно опережают терапевтические возможности его производных.
Настоящая работа посвящена анализу структуры, функционирования и биологической значимости ретиноевых рецепторов в клеточной сигнализации. Рассматриваются принципы работы рецепторов, включая классификацию, механизмы взаимодействия с лигандными молекулами и влияние различных факторов на их активность. Подробно описаны основные группы рецепторов, а также их молекулярные особенности и механизмы передачи сигнала внутри клетки при взаимодействии с синтетическими производными витамина А. Особое внимание уделено процессам активации и десенситизации ретиноевых рецепторов, которые играют ключевую роль в регуляции физиологических процессов. Обсуждаются молекулярные механизмы работы рецепторов, включая конформационные изменения, фосфорилирование и взаимодействие с внутриклеточными сигнальными белками.
 437-448
437-448


Эффективность низкотемпературной аргоновой плазмы в лечении дерматологических заболеваний (обзор)
Аннотация
В настоящем обзоре систематизированы и критически проанализированы современные данные об использовании низкотемпературной атмосферной плазмы в дерматологии с акцентом на её мультимодальные механизмы действия и клиническую эффективность. В отличие от предыдущих работ, сосредоточенных на отдельных эффектах плазмы, данный обзор предлагает интегративный взгляд на низкотемпературную атмосферную плазму как терапевтическую платформу с уникальным сочетанием антимикробного, регенеративного и иммуномодулирующего потенциалов. Особое внимание уделяется парадоксальной селективности низкотемпературной атмосферной плазмы ― способности стимулировать регенерацию нормальных тканей при одновременном запуске апоптоза в патологически изменённых клетках.
В статье представлен анализ клинических исследований применения низкотемпературной атмосферной плазмы при различных дерматозах (псориаз, акне, атопический дерматит, витилиго, гангренозная пиодермия), подтверждающий терапевтическую эффективность метода без значимых побочных эффектов. Авторы впервые рассматривают низкотемпературную атмосферную плазму в контексте коррекции состава кожного микробиома, предлагая концепцию использования метода не только для элиминации патогенов, но и для восстановления микробного баланса. Принципиально новым является анализ возможностей низкотемпературной атмосферной плазмы в трансдермальной доставке лекарственных средств благодаря эффекту временного изменения проницаемости клеточной мембраны.
В обзоре также выявлены существующие ограничения в стандартизации параметров плазменного воздействия и обоснована необходимость крупномасштабных рандомизированных исследований с целью разработки персонализированных протоколов лечения. Работа закладывает теоретическую основу для дальнейших исследований низкотемпературной атмосферной плазмы в качестве перспективной альтернативы традиционным методам лечения в дерматологии.
 449-459
449-459


Филаггрин: ключ к пониманию и лечению атопического дерматита
Аннотация
Атопический дерматит ― хроническое воспалительное, генетически детерминированное заболевание кожи с высокой распространённостью, значительным негативным влиянием на качество жизни пациентов. Нарушение кожного барьера при атопическом дерматите тесно связано с дефицитом филаггрина ― ключевого структурного белка эпидермиса. Мутации гена FLG, приводящие к потере функции белка, являются важнейшим генетическим фактором риска атопического дерматита, существенно утяжеляющим его течение и прогноз.
В настоящее время ведутся активные исследования, направленные на разработку эффективных методов восстановления дефицита филаггрина, что представляет собой перспективное направление терапии атопического дерматита. В статье проведён систематический анализ литературы с целью поиска современных подходов к восстановлению кожного барьера при атопическом дерматите путём воздействия на филаггрин и его метаболизм (поиск источников литературы осуществлялся в базах данных PubMed, Google Scholar, ClinicalTrials.Gov). Выделены перспективные стратегии воздействия на филаггрин: прямая заместительная терапия с использованием рекомбинантных форм филаггрина, применение метаболитов (L-гистидин, цис-урокановая кислота), растительных экстрактов, механических методов стимуляции. Представленные подходы демонстрируют способность улучшать барьерные функции кожи и ослаблять воспалительные процессы, однако нуждаются в подтверждении клинической эффективности и уточнении механизмов действия.
Современные стратегии коррекции дефицита филаггрина обладают высоким потенциалом для терапии атопического дерматита, но требуют дальнейших исследований, в том числе на молекулярном и клиническом уровнях, с целью внедрения в клиническую практику.
 460-469
460-469


Опыт применения изотретиноина Lidose в клинической практике
Аннотация
Обоснование. Для лечения среднетяжёлой и тяжёлой степени акне рекомендован системный изотретиноин. Специальная технология модифицированного высвобождения Lidose позволила увеличить усвояемость изотретиноина в пищеварительном тракте, увеличив его биодоступность на 20%, благодаря чему стало возможным снизить дозу принимаемого пациентом изотретиноина на 20% без ущерба его терапевтической эффективности.
Цель исследования ― оценка клинической эффективности и безопасности применения изотретиноина Lidose в терапии среднетяжёлых и тяжёлых форм акне.
Методы. В ретроспективном неконтролируемом одноцентровом исследовании проанализировано 2477 случаев назначения системного изотретиноина пациентам с акне тяжёлой и среднетяжёлой степени, в числе которых женщин 1912 (77,2%), мужчин 565 (22,8%), средний возраст 22,7 года, 290 (11,7%) имели сопутствующие заболевания. Суточная терапевтическая доза рассчитывалась исходя из диапазона 0,4–0,8 мг/кг массы тела и курсовой дозы препарата 100–150 мг/кг. Перед началом лечения, спустя 3 месяца и по окончании терапии все пациенты проходили обследование (клинический, биохимический анализ крови). В течение месяца до начала лечения системным изотретиноином, во время всего курса лечения и в течение месяца по окончании терапии пациенткам также было рекомендовано использовать не менее одного (предпочтительно два) эффективного метода контрацепции, включая барьерный.
Результаты. Через 6–12 месяцев у всех пациентов была достигнута полная клиническая ремиссия. К концу терапии исчезли сальность кожи и комедоны, полностью разрешились воспалительные элементы, наблюдалось выравнивание рельефа кожи. Среди нежелательных явлений, чаще к концу 2–3-й недели, отмечались хейлит и ксероз, с которыми успешно справлялись с помощью увлажняющих кремов и стиков для губ. В 3,4% случаев отмечено транзиторное повышение трансаминаз, общего холестерина (не более 10% от нормы), не потребовавшее коррекции дозового режима препарата.
Заключение. Назначение системного изотретиноина при лечении акне тяжёлой и среднетяжёлой степени позволяет достичь у пациентов длительной клинической ремиссии, что обусловливает положительный эффект в профилактике психотравмирующих состояний, связанных с акне. Ретроспективный анализ результатов применения изотретиноина Lidose в клинической практике подтверждает не только его хорошую переносимость, но и высокую эффективность в терапии среднетяжёлых и тяжёлых форм акне.
 470-476
470-476


Аутоиммунные пузырчатки: трудности диагностики и междисциплинарного взаимодействия, ошибки в терапии
Аннотация
Безопасность пациентов является основополагающим принципом при оказании медицинской помощи. В Российской Федерации регулярно проводится работа по снижению числа неблагоприятных инцидентов, в том числе через систематический анализ ошибок и нежелательных событий. Для иллюстрации этих проблем в статье приводятся четыре клинических случая пациентов с различными формами акантолитической пузырчатки. Акцентируется внимание на молодом возрасте пациентов, особенностях клинического течения отдельных форм акантолитической пузырчатки. Рассматриваются дефекты оказания медицинской помощи в виде нарушения дифференциально-диагностического алгоритма, междисциплинарной преемственности и тактики терапии. Сообщается, что диагностические и тактические ошибки приводят к утяжелению течения дерматоза, трансформации одной формы пузырчатки в другую.
Своевременная диагностика пузырчатки, относящейся к группе аутоиммунных буллёзных дерматозов, является важным этапом в ведении пациентов, предотвращает прогрессирование аутоиммунных форм в отсутствии патогенетической терапии. Критериями установления диагноза являются анамнестические данные, клиническая картина, цитологическое исследование на акантолитические клетки со дна эрозий слизистых оболочек и/или кожи, патологоанатомическое исследование биопсийного материала кожи из очагов поражения, в том числе с применением иммунофлюоресцентных методов, и/или исследование сыворотки крови методом непрямой иммунофлюоресценции для выявления IgG и IgA аутоантител.
Подчёркивается необходимость соблюдения клинических рекомендаций, повышения информированности врачей смежных специальностей о современных особенностях течения пузырных дерматозов и улучшения координации работы специалистов различного профиля. Решение всех этих проблем повысит качество медицинской помощи и безопасность пациентов.
 477-488
477-488


Циркадные ритмы и атопический дерматит
Аннотация
Циркадный ритм ― это 24-часовой периодический цикл, обусловленный вращением Земли, модулирующий поведение, физиологию и метаболизм всех живых организмов на нашей планете. Контролирующая циркадный ритм система называется циркадными часами. Механизм циркадных часов имеет решающее значение для развития и функционирования организма. Долгое время циркадные часы работали нормально и зависели от чередования тьмы и света, однако изменение стиля жизни (искусственное освещение, электронные устройства, сотовые телефоны, телевизор, длинные авиаперелёты и др.) оказало существенное влияние на циркадный ритм: последствием таких нарушений стали проблемы со здоровьем, которым придают значение в возникновении ряда заболеваний (злокачественные опухоли, болезни сердечно-сосудистой системы, нарушения метаболизма, ожирение, расстройства иммунитета).
В коже циркадные ритмы проявляют себя в суточных изменениях трансэпидермальной потери воды, проницаемости и микроциркуляторной функции, интенсивности зуда, ритма сна, в работе врождённой и адаптивной иммунной системы. На клеточном уровне циркадному ритму подчинён митотический цикл деления клетки, время дифференцировки кератиноцитов и многое другое. При атопическом дерматите существует замкнутый круг: зуд ухудшает сон, приводит к хроническому стрессу, нарушая тем самым циркадный ритм сна-бодрствования, а недостаток и плохое качество сна, хронический стресс усиливают зуд. В свою очередь вышеперечисленные процессы провоцируют обострение атопического дерматита, при котором усиливаются как зуд, так и плохое качество сна, существенно ухудшается ритмическая работа всего организма в целом и кожи в частности.
Понимание важности циркадных функций кожи и последствий их нарушения позволяет врачам улучшить терапию и максимально повысить эффективность назначаемых методов лечения. Возможно, многие топические препараты смогут принести больше пользы, если учитывать циркадные ритмы, а используемые средства могут быть слабее или меньшей концентрации.
 489-497
489-497


Терапевтический потенциал простагландинов в дерматологии: фокус на витилиго
Аннотация
Статья посвящена анализу терапевтических возможностей простагландинов в дерматологии с акцентом на их применение при витилиго.
Простагландины представляют собой группу липидных низкомолекулярных эйкозаноидов, способных регулировать многочисленные процессы в организме, в частности функцию почек, агрегацию тромбоцитов, высвобождение нейромедиаторов и деятельность иммунной системы, а также оказывать влияние на кожу, желудочно-кишечный тракт, репродуктивную систему. Повсеместное присутствие простагландинов в тканях организма и их участие в регуляции воспалительных, регенеративных и пролиферативных процессах делают эти молекулы перспективным объектом для дерматологических исследований.
Терапевтические возможности простагландинов в дерматологии выходят далеко за рамки их исходных показаний. Благодаря своим уникальным свойствам простагландины оказывают комплексное влияние: с одной стороны, активируют меланоциты и стимулируют процессы меланогенеза, с другой ― модулируют иммунный ответ, подавляя аутоиммунные реакции. В статье подробно исследуются механизмы действия простагландинов, включая их роль в регуляции воспаления и взаимодействие с рецепторами в коже. Рассматриваются преимущества использования простагландинов в комбинированной терапии витилиго, в частности, в сочетании с фототерапией, микронидлингом и лазерными методами. Представлены данные о высокой эффективности простагландинов в лечении витилиго, особенно резистентных форм заболевания. В работе подчёркивается, что использование простагландинов может значительно улучшить эффективность лечения витилиго, увеличив устойчивость к репигментации и обеспечив более стабильные результаты. Авторы акцентируют также внимание на необходимости проведения дополнительных исследований для оптимизации дозировок, схем и продолжительности терапии простагландинами.
Для подготовки настоящей обзорной статьи проведён систематизированный поиск научной литературы (оригинальные статьи, клинические исследования, обзоры и рекомендации), отражающей современные представления о роли простагландинов в дерматологии и их терапевтическом потенциале при витилиго, за период с 1987 по 2025 год в базах данных PubMed, Scopus, Web of Science и eLibrary.ru.
 498-506
498-506


ХРОНИКА
Хроника Московского общества дерматовенерологов и косметологов имени А.И. Поспелова (МОДВ основано 4 октября 1891 г.). Бюллетень заседания МОДВ № 1161
Аннотация
18 февраля 2025 года состоялось 1161-е заседание Московского общества дерматовенерологов и косметологов имени А.И. Поспелова.
Заседание, включавшее клиническую и научную часть, прошло в очном формате в конференц-зале Клиники кожных и венерических болезней имени В.А. Рахманова (Сеченовский Университет). В заседании приняло участие 110 человек. На вступление в члены Московского общества дерматовенерологов и косметологов было подано 9 заявок ― все от ординаторов и сотрудников кафедры дерматовенерологии Российского национального исследовательского медицинского университета имени Н.И. Пирогова.
Доклад о саркоидозе с представлением двух пациентов, прозвучавший в клинической части дня заседания, несколько расширил общие сведения о специфических и неспецифических поражениях кожи, а случай субкорнеального пустулёза Снеддона–Уилкинсона осветил тонкости дифференциального диагноза с пустулёзным псориазом, импетиго, герпесом беременных, акантолитической пузырчаткой и др. Было отмечено, что в диагностике редкого хронического доброкачественного рецидивирующего нейтрофильного пустулёзного дерматоза решающую роль играют клиническая картина и гистологическое исследование.
Научную часть заседания открыл доклад об Алексее Ивановиче Поспелове ― организаторе Московского научного общества дерматологов и венерологов, одного из основоположников отечественной дерматологической школы. Профессор А.И. Поспелов описал поражение слизистой оболочки рта при красном плоском лишае и псориазе, идиопатическую атрофию кожи; пропагандировал применение лучей Рентгена для диагностики поражений костей при сифилисе; предсказывал возможность применения X-лучей с терапевтической целью, однако предостерегал от побочных явлений; разрабатывал неврогенную теорию кожных болезней и «гнёздной плешивости».
Два других доклада научной части заседания были посвящены клиническим симптомам ониходистрофий и дерматозам, ассоциированным с сахарным диабетом.
 507-512
507-512


ФОТОГАЛЕРЕЯ
Фотогалерея. Опоясывающий герпес
Аннотация
Опоясывающий герпес относится к числу заболеваний вирусной этиологии. Его возникновение напрямую связано с реактивацией вируса герпеса человека 3-го типа. В определённые периоды жизни риску развития патологии подвержено от 10 до 20% населения. Вероятность заболевания значительно возрастает у иммунокомпрометированных лиц при таких состояниях, как ВИЧ-инфекция, онкологические заболевания, а также после трансплантации костного мозга, при длительном лечении цитостатиками, системными глюкокортикоидами. Так, у больных ВИЧ-инфекцией опоясывающий герпес встречается в 8–15 раз чаще, чем в общей популяции. При иммунодефицитах, включая ВИЧ-ассоциированный, течение герпеса может иметь свои особенности.
Текущая фотогалерея посвящена случаям опоясывающего герпеса, развившегося на фоне ВИЧ-инфекции, манифестация заболевания при этом происходит, как правило, при уровне CD4+ Т-лимфоцитов в крови ниже 400 клеток/мкл. При углублении иммуносупрессии у лиц, не принимающих антиретровирусную терапию, возможны рецидивы заболевания. У некоторых пациентов с низким иммунным статусом опоясывающий герпес возникает как проявление воспалительного синдрома восстановления иммунной системы. Тяжесть течения и выраженность клинических проявлений зависят от степени иммунодефицита. На фоне ВИЧ-инфекции нередко наблюдается мультидерматомное поражение, при котором в патологический процесс вовлечены одновременно два и более дерматома. По сравнению с людьми без ВИЧ возможно удлинение периода подсыпаний до 10 дней и более, чаще регистрируются атипичные формы (геморрагическая, язвенно-некротическая, веррукозная, диссеминированная, генерализованная), которые могут сочетаться друг с другом, при этом высыпания отличаются своей интенсивностью и большей глубиной поражения. У ВИЧ-инфицированных лиц в случае локализации высыпаний в области наружного слухового прохода высока вероятность поражения слухового анализатора, а при локализации в зоне иннервации первой ветви тройничного нерва ― зрительного. Одним из осложнений является синдром Рамсея Ханта (типичные высыпания в аурикулярной области, боль в поражённом ухе, парез или паралич лицевого нерва).
Согласно российской клинической классификации, первый эпизод опоясывающего герпеса у людей с ВИЧ служит основанием для установления 2В стадии ВИЧ-инфекции (острая ВИЧ-инфекция с вторичными заболеваниями) или 4А стадии вторичных заболеваний в зависимости от давности заражения ВИЧ, а повторный или диссеминированный опоясывающий герпес ― 4Б стадии вторичных заболеваний.
Предлагаем вашему вниманию фотогалерею различных клинических форм и локализаций опоясывающего герпеса у больных ВИЧ-инфекцией. В описании случаев расположение очагов поражений указано в соответствии с зонами иннервации периферических чувствительных нервов.
Все фотографии, представленные в статье, ― из архива автора.
 513-520
513-520