Особенности наружной терапии микоза кожи и волос, вызванного грибами рода Microsporum: результаты клинических наблюдений
- Авторы: Яковлев А.Б.1
-
Учреждения:
- Центральная государственная медицинская академия Управления делами Президента Российской Федерации
- Выпуск: Том 25, № 5 (2022)
- Страницы: 381-388
- Раздел: ДЕРМАТОЛОГИЯ
- Статья получена: 19.10.2022
- Статья одобрена: 09.11.2022
- Статья опубликована: 11.12.2022
- URL: https://rjsvd.com/1560-9588/article/view/111992
- DOI: https://doi.org/10.17816/dv111992
- ID: 111992
Цитировать
Полный текст
Аннотация
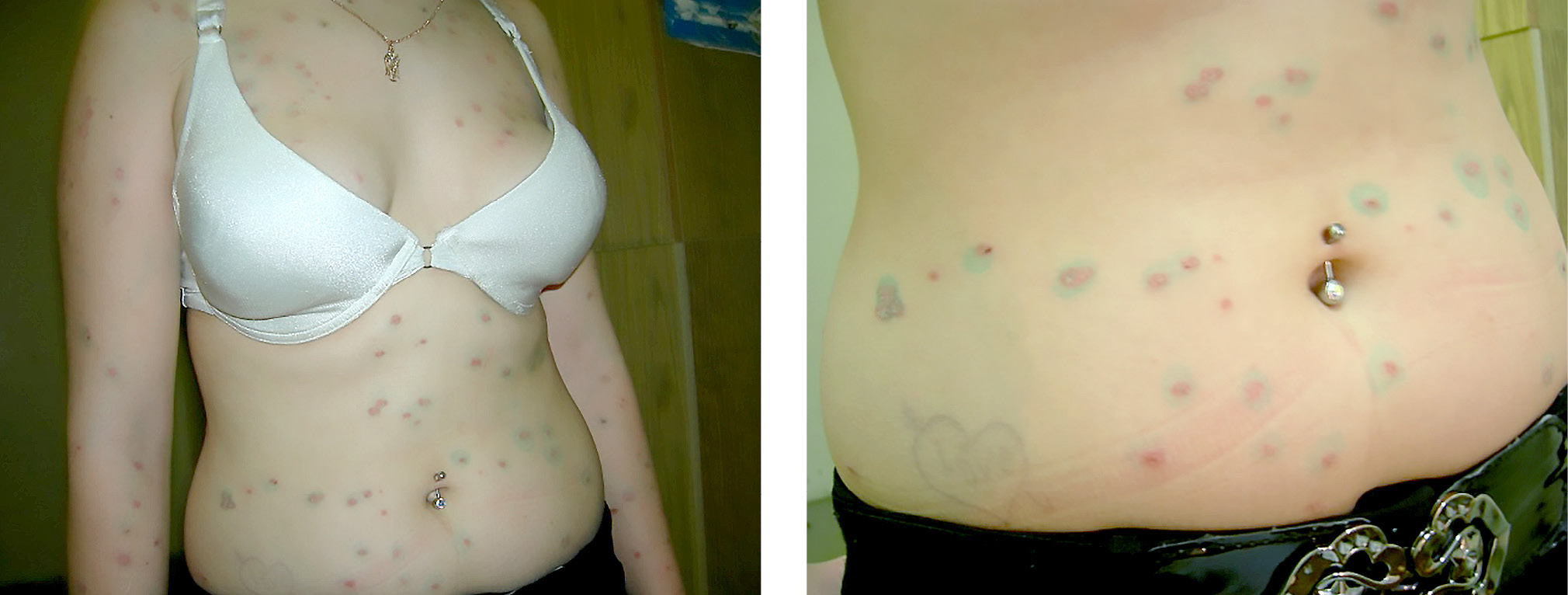
В статье обобщён многолетний опыт наблюдения за динамикой патологического процесса при микозе гладкой кожи у детей и взрослых, вызванном грибами рода Microsporum spp., на фоне применения или отсутствия топических комбинированных глюкокортикостероидов на начальном этапе лечения. При назначении топических комбинированных глюкокортикостероидов сроки излечения микроспории увеличиваются в 1,5–2 раза, чего нельзя сказать о микозах, вызванных грибами рода Trichophyton и Epidermophyton, что, по-видимому, можно объяснить особенностями спорулирования грибов рода Microsporum spp.: большинство дерматомицетов в момент проникновения в эпидермис и дерму делают ставку на прорастание мицелия, и только у грибов рода Microsporum spp. в момент инвазии активность спорулирования не снижается. В результате гриб способен одновременно инфицировать и эпидермис, и волосы.
Большинство современных терапевтических программ для наружного лечения микроспории включают препарат йода и антимикотик в форме крема или мази, которые не подавляют макрофагальную реакцию в очаге поражения, и с началом лечения спорулирование резко уменьшается. При применении топического комбинированного препарата, содержащего антимикотик и топический комбинированный глюкокортикостероид, гриб продолжает активно спорулировать, в результате чего процесс в эпидермисе останавливается, а проникшие в волос споры остаются жизнеспособными.
Полный текст
Об авторах
Алексей Борисович Яковлев
Центральная государственная медицинская академия Управления делами Президента Российской Федерации
Автор, ответственный за переписку.
Email: ale64080530@yandex.ru
ORCID iD: 0000-0001-7073-9511
SPIN-код: 6404-7701
к.м.н., доцент
Россия, 121359, Москва, ул. Маршала Тимошенко, д. 19Список литературы
- Sergeev A.Yu., Sergeev Y.V. Fungal infections. A guide for doctors. 2nd ed. Moscow: BINOM, 2008. 480 p.
- Federal clinical guidelines. Dermatovenereology. 2015. Skin diseases. Sexually transmitted infections. 5th ed., revised and updated. Moscow: Business Express, 2016. 768 p.
- Garibova L.V., Lekomtseva S.N. Fundamentals of mycology. Morphology and systematics of fungi and mushroom-like organisms. Textbook. Moscow: Association of scientific publications of the CMC, 2005. 220 p.
- Rodionov A.N., Zaslavsky D.V., Sydikov A.A. Dermatology. Illustrated guide to clinical diagnostics. Ed. by A.N. Rodionov. Moscow: Border, 2018. 944 p.
- Calander S., Saunte D.M., Polesie S. Tinea capitis caused by microsporum audouinii: lessons from a Swedish community outbreak // Acta Dermatol Venereol. 2021. Vol. 101, N 9. Р. adv00551. doi: 10.2340/00015555-3909
- Serebryakova I.S., Kornisheva V.G., Ravodin R.A., et al. Skin mycosis caused by Nannizzia incurvata (formerly Microsporum incurvatum): Description of a rare clinical special case // Problems Med Mycology. 2019. Vol. 21, N 1. Р. 16−20.
- Sergeev A.Y., Burova S.A., Kasikhina E.I. Dermatomycoses in the era of pandemic // Immunopathol, Allergol, Infectol. 2021. N 1. Р. 79–96. doi: 10.14427/jipai.2021.1.79
- Sybren de Hoog G., Dukik K., Monod M., et al. Toward a novel multilocus phylogenetic taxonomy for dermatophytes // Mycopathologia. 2017. Vol. 182, N 1-2. P. 5–31. doi: 10.1007/s11046-016-0073-9
- Klimko N.N. Mycoses: diagnosis and treatment. Guide for doctors. Moscow: Premier MT, 2007. 336 p.
- Yakovlev A.B. Microsporia. Trichophytosis. Favus. A textbook for doctors. 2nd ed., revised. Moscow: Novik, 2014. 140 p.
- Lavrushko S.I., Stepanenko V.I. Modern diagnosis and complex treatment of microsporia in athletes // East Eur Sci J. 2021. Vol. 2, N 8. P. 9−15. doi: 10.31618/ESSA.2782-1994.2021.2.72.112
- Kassem R., Shemesh Y., Nitzan O., et al. Tinea capitis in an immigrant pediatric community: a clinical signs-based treatment approach // BMC Pediatrics. 2021. Vol. 21, N 1. P. 363. doi: 10.1186/s12887-021-02813-x
- Tikhonovskaya I.V., Adaskevich V.P., Shafranskaya T.V. Microsporia in children: Clinic, diagnosis and treatment // Recipe. 2006. N 3. Р. 72−74.
- Dermatovenerology. National leadership. Short Edition. Ed. by Y.S. Butov, Y.K. Skripkin, O.L. Ivanov. Moscow: GEOTAR-Media, 2017. 896 p.
- Medvedeva T.V., Chilina G.A. The case of isolation of a rare causative agent of microsporia // Adv Med Mycology. 2015. N 14. Р. 34.
- Kulaga V.V., Romanenko I.M., Safonov S.L., Kulaga S.M. Fungal diseases and their complications. Guide for doctors. Moscow: Medical Information Agency, 2010. 688 p.
- John A.M., Schwartz R.A., Janniger C.K. The kerion: an angry tinea capitis // Int J Dermatol. 2018. Vol. 57, N 1. P. 3–9. doi: 10.1111/ijd.13423
- Abidova Z.M., Rakhimov I.R., Karabaeva I.T. Characteristics of cytokine disorders in patients with microsporia // Adv Med Mycology. 2018. N 18. Р. 285–286.
- Antonova S.B., Ufimtseva M.A., Bochkarev Y.M. Atypical micro-sporia: a “transformed” variant. A case from practice // Contemporary Problems Sci Education. 2015. N 5. Р. 306–314.
- Tarasenko G.N., Tarasenko Y.G. Smooth skin mycoses: approaches to diagnosis and therapy // Hospital Medicine: Sci Practice. 2020. Vol. 1, N 3. Р. 32–36.
- Le T.K., Cohen B.A. Tinea capitis: advances and a needed paradigm shift // Curr Opinion Pediatr. 2021. Vol. 33, N 4. P. 387–391. doi: 10.1097/MOP.0000000000001034
- Lavrushko S.I. Complex treatment of microsporia of the scalp in children // Ukr J Dermatol Venereol Cosmetol. 2019. N 1. Р. 65–72.
Дополнительные файлы